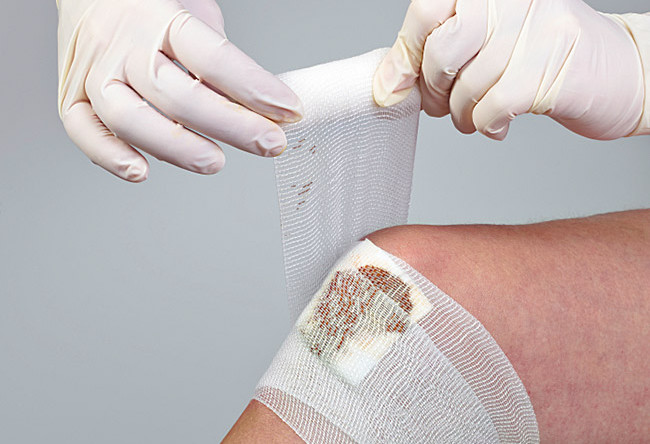
Многие бактериальные инфекции сопровождаются болью. Таковы менингит, кариес, заболевания мочеполовых путей и кишечника и другие им подобные недуги. Специалисты все время считали, что эта боль вызвана воспалением — неизбежным следствием реакции иммунной системы на инфекцию. Действительно, место, куда попали микробы, всегда красное и отекшее. Но оказалось, что все не так. По данным специалистов Бостонского детского госпиталя,
боль вызывают сами бактерии, непосредственно действуя на чувствительные нейроны.
Ученые исследовали молекулярный механизм боли, возникающей при заражении золотистым стафилококком Staphylococcus aureus. Это один из самых распространенных возбудителей больничных инфекций, пневмонии и сепсиса, причина абсцессов и других болезненных патологий. Мышам вводили бактерии в заднюю лапу, и уже через час у них возрастала чувствительность к прикосновению, теплу и холоду, через шесть часов она достигала пика, через сутки проходила. Между тем ткань на лапе краснела и отекала лишь через двое-трое суток после заражения, тогда у мышей развивался второй всплеск болевой чувствительности, более слабый. Так исследователи обнаружили, что боль связана не с воспалением, а с размножением бактерий, причем сила боли зависит от количества живых стафилококков.
Боль вызывают два типа соединений, которые синтезирует S.аureus.
Мы привыкли думать, что боль — тревожный сигнал, который мобилизует все силы организма на борьбу с опасностью, в данном случае с инфекцией. А все, оказывается, наоборот: боль подавляет иммунный ответ, а не стимулирует его.
Исследователи обнаружили два механизма борьбы с иммунной системой. Сначала болевые нейроны влияют на первый эшелон защиты организма — врожденный иммунный ответ. Он начинается с того, что к источнику инфекции стекаются нейтрофилы и макрофаги. Активированные стафилококком болевые нейроны выделяют белки, которые заметно сокращают приток этих клеток и не позволяют макрофагам синтезировать фактор некроза опухоли — главную сигнальную молекулу, которая запускает дальнейший иммунный ответ.
То есть при «отключенных» болевых нейронах сама инфекция протекала практически безболезненно, а иммунный ответ на нее был сильнее.
Данные, полученные американскими исследователями, заставляют иначе взглянуть на природу болезненных инфекционных заболеваний. Создавая обезболивающие средства, надо думать о том, как подавить развитие патогена, а не воспалительную или иммунную реакцию. Если мы справимся с болью в зараженных тканях, то сможем блокировать влияние болевых нейронов на иммунную систему.